Отит (воспаление наружного, среднего или внутреннего уха) может наблюдаться у человека любого возраста, хотя частота встречаемости патологии гораздо выше среди детского населения. При возникновении отита первым и наиболее актуальным вопросом будет: «Что привело к болезни»? Профилактика любого заболевания основана на знаниях о том, какими факторами обусловлено его развитие. Причины отита важны для выбора лечения, поскольку одним из ключевых вариантов является этиотропная терапия. Она направлена непосредственно на провоцирующий инфекционный агент. Так как воспалительное поражение уха может проявляться в различных формах, иметь разный характер течения, целесообразно рассматривать этиологию каждого вида отита отдельно.
Содержание статьи
Наружное ухо первым соприкасается с повреждающими факторами. Неумелое использование гигиенических приспособлений или неправильное поведение при купании в водоёме – это лишь две из многочисленных причин развития воспалительного процесса, который называют наружным отитом. Кожа ушной раковины и наружного слухового прохода очень нежная, поэтому даже небольшие царапины сказываются крайне неблагоприятным образом. При наружных отитах нередко отмечаются сочетанные процессы (участие в развитии воспаления не только микробной, но и микотической флоры), хроническое течение заболевания.
Для того чтобы понять, от чего бывает отит, нужно, прежде всего, обратить внимание на существование двух форм – ограниченной и диффузной. В первом случае в наружном слуховом проходе возникает фурункул, под которым понимают острое гнойное воспаление волосяного фолликула. Во втором поражается большая площадь кожи наружного уха. Среди причин развития наружного отита можно назвать:
 вообще. Излишки серы удаляются самостоятельно – например, во время разговора или кашля. Туалет уха необходим при наличии показаний – например, при грибковой или гнойной инфекции, когда скопления налёта нужно размягчать и аккуратно удалять.
вообще. Излишки серы удаляются самостоятельно – например, во время разговора или кашля. Туалет уха необходим при наличии показаний – например, при грибковой или гнойной инфекции, когда скопления налёта нужно размягчать и аккуратно удалять.Ведущей причиной развития наружного отита является травматизация кожи структур наружного уха.
При обсуждении этиологии наружного отита необходимо говорить о вариантах инфекционных агентов, вызывающих болезнь – вирусах, бактериях и грибках. Воспаление наружного уха вирусной природы возможно при гриппе (возникает геморрагический отит), герпетической инфекции (поражение уха может стать одним из симптомов опоясывающего герпеса), некоторых других вирусных инфекциях. Спектр бактериальных возбудителей достаточно широк – среди вероятных провокаторов отита называют стрептококки, стафилококки, синегнойную палочку и др. Микотическое, или грибковое поражение уха может быть вызвано грибами рода Penicillum, Candida, Mucor, Aspergillus.
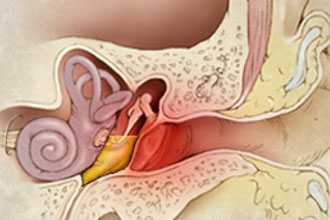 Развитие воспаления среднего уха связано с инфицированием вирусами, бактериями или возбудителями микозов – грибами. Заболевание возникает как следствие воздействия микроорганизмов на слизистую оболочку среднего уха. Способствующим фактором при этом является изменение иммунной реактивности – средние отиты нередко возникают на фоне респираторной инфекции или системных процессов, сопровождающихся нарушением механизмов иммунной защиты.
Развитие воспаления среднего уха связано с инфицированием вирусами, бактериями или возбудителями микозов – грибами. Заболевание возникает как следствие воздействия микроорганизмов на слизистую оболочку среднего уха. Способствующим фактором при этом является изменение иммунной реактивности – средние отиты нередко возникают на фоне респираторной инфекции или системных процессов, сопровождающихся нарушением механизмов иммунной защиты.
Причины отита у взрослых – проникновение патогенных агентов в среднее ухо, что может реализоваться посредством:
Острая форма отита развивается у пациентов с острой или хронической патологией респираторной системы (ОРВИ, ринофарингит, синусит), а также после оперативного вмешательства (в том числе тонзиллэктомии).
Редким, но возможным путём проникновения инфекции является менингогенный – через водопроводы ушного лабиринта при менингококковом воспалительном процессе.
Распространение возбудителя гематогенным путём наблюдается при:
Транстимпанальный путь подразумевает попадание инфекции сквозь повреждённую барабанную перепонку – инфицирование происходит через полость наружного слухового прохода. Травма барабанной перепонки возникает при взрыве, неправильном удалении инородного тела и др.
Особым вариантом среднего отита является микотический отит, причины которого часто становятся поводом для споров между профессионалами в области отоларингологии. Грибковое поражение исследователи долгое время объясняли нерациональным применением антибактериальных и иммуносупрессивных препаратов – в том числе глюкокортикостероидов. Это мнение всё ещё актуально, но результаты научного поиска свидетельствуют: прямую связь с лекарственной терапией можно проследить далеко не всегда. Немалое значение имеют способствующие факторы – так, присоединение грибковой инфекции при наличии бактериальной является наиболее типичным вариантом течения микотического среднего отита.
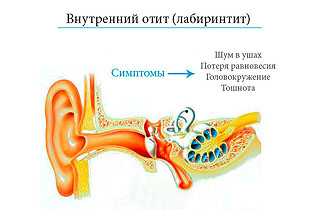 Название «внутренний отит» не всегда считается корректным, поэтому специалисты пользуются определением «лабиринтит», отражающим анатомическую локализацию инфекционно-воспалительного процесса. От чего возникает отит? Лабиринтит обычно выявляется в качестве осложнения среднего отита, менингита, гриппа, эпидемического паротита.
Название «внутренний отит» не всегда считается корректным, поэтому специалисты пользуются определением «лабиринтит», отражающим анатомическую локализацию инфекционно-воспалительного процесса. От чего возникает отит? Лабиринтит обычно выявляется в качестве осложнения среднего отита, менингита, гриппа, эпидемического паротита.
При описании видов заболевания в зависимости от этиологии можно выделить:
Неспецифическими называют все формы болезни вирусной или бактериальной природы, исключая специфический процесс при туберкулёзе и сифилисе.
Выделяют несколько вероятных путей проникновения инфекции:
Тимпаногенный путь возможен при деструкции костной стенки лабиринта – инфекция (как правило, бактериальной природы) попадает во внутреннее ухо из полостей среднего уха. О менингогенном пути говорят в случае менингита, развивающегося при туберкулёзе, тифе, гриппе, скарлатине.
Для менингогенного лабиринтита характерно двустороннее поражение.
Гематогенный вариант распространения возбудителя реализуется при гриппе, других заболеваниях вирусной этиологии. Повреждение костного и перепончатого лабиринта создаёт предпосылки для травматического пути инфицирования.
lorcabinet.ru
Отит — это ЛОР - заболевание, которое характеризуется воспалительным процессом в ухе, проще говоря - воспаление уха.
Ухо состоит из: наружного (ушная раковина и наружный слуховой проход), среднего и внутреннего уха. Когда врач с помощью луча света осматривает ухо, он видит канал, который ведет к барабанной перепонке. За барабанной перепонкой лежит полость среднего уха и содержит она слуховые косточки, и именно это пространство заполняется жидкостью с инфекцией, когда у человека развивается средний отит. И еще одна такая перепонка, которая затягивает овальное окно, отделяя от глубже лежащего внутреннего уха, полость среднего уха. Инфекционные заболевания уха разделяют на два типа: наружный отит - воспаление наружного слухового прохода или наружного уха и средний отит - воспаление среднего уха.
Основные причины развития отита:
Наружный отит развивается после появления в коже наружного слухового прохода грибковой или бактериальной инфекции.
Возрастает вероятность инфицирования при плавании потому, что наружный слуховой проход увлажняется из-за чего кожа смягчается и инфекция проникает скорее.
При теплой влажной погоде пот может задержаться в ухе.
Слишком частая прочистка ушей промывающими растворами или влажными тампонами приводит к повреждению кожи, и напротив, уплотненная ушная сера смягчает кожу и задерживает влагу.
Уменьшить вероятность инфицирования наружного слухового прохода можно высушиванием его после купания.
Внутренний отит.
Острый катаральный средний отит —острое воспаление, без нагноения слизистой оболочки среднего уха, вызываемое отрицательным давлением в барабанной полости. Проявляется ощущением полноты в ухе, аутофонией, шумом или болью в ушах, тугоухостью и пр.
Хронический катаральный средний отит — хроническое воспаление, без нагноения, полости среднего уха и слизистой оболочки евстахиевой трубы. Возникает, как правило, в результате некорректного лечения при остром катаральном среднем отите. Характеризуется долгим течением, тугоухостью и ощущением полноты в ухе.
Острый гнойный средний отит — острый воспалительный процесс, гнойного характера слизистой оболочки среднего уха, которое вызывает бактериальная инфекция. При этом отмечается выделение гноя из уха, боль, повышение температуры.
Хронический гнойный средний отит, в большинстве случаев, является результатом некорректного лечения острого гнойного среднего отита.
Хронический гнойный средний отит - хроническое воспаление слизистой оболочки, костной ткани и надкостницы среднего уха.
Проявляется длительным периодом возобновляющегося гнойного выделения из наружного слухового прохода, которое остановить удается с большим трудом; отмечают также перфорацию барабанной перепонки и тугоухость.
Отит, несмотря на сравнительно благоприятное течение, может принимать и осложненное течение. У детей при отите, из-за особенностей строения среднего уха, инфекция может проникать и в полость черепа с дальнейшим развитием энцефалита, менингита и т.п.
При затяжных формах заболевания воспаление может распространится на сосцевидный отросток, т.е. развитие мастоидита.
Основными симптомами и признаками острого отита являются:
У детей до года, которые выразить жалобы не способны, единственными проявлениzми отита могут быть сильный плач, беспокойство, повышение температуры, отказ от еды. Для определения отита у таких детей производят следующие действия: на наружный слуховой проход надавливают указательным пальцем. Если при таком нажатие плач и беспокойство ребенка усиливается следует заподозрить у него отит.
Симптомами и признаками затяжного и хронического отита являются:
Основными методами лечения отита являются лекарственное и хирургическое лечение.
Вовремя поставленный диагноз и целесообразное лечение острых и хронических отитов позволяет предупредить не только развитие стойкой тугоухости, но и формирование мастоидита, и других осложнений, тяжелых и опасных для жизни человека.
Медикаментозное лечение отита. Методы лечение отита зависят от форм заболевания, наличия сопутствующих заболеваний и выраженности клинических симптомов. Эффективность лечения во всех случаях тем выше, чем оно ранее начато. В лечения отита применяют следующую стратегию:
Уменьшение боли: для снижения болевого синдрома на начальной стадии отита применяют Парацетамол (4 раза в сутки по 1 г. для взрослых, а для детей дозы подбирают в зависимости от их массы тела). Также обезболивающий эффект есть у ушных капель отипакс (его состав: феназон, этиловый спирт, глицерин, лидокаин гидрохлорид и тиосульфат натрия). Закапывают отипакс в наружный слуховой проход 2-3 раза в сутки по 4 капли. С целью уменьшения боли применяют компресс по Цитовичу (ватный или марлевый тампон пропитанный 3% спиртовым рас-м борной кислоты и глицерина, вставляют в слуховой проход). Такой компресс можно оставить в ухе на 3-5 часов.
Для уменьшения отечности слуховой трубы и в свою очередь, улучшения из среднего уха оттока гноя, назначают капли в нос: Санторин, Тизин, Називин, Нафтизин. Називин назначают детям в каждую ноздрю по 1-2 капли 2-3 раза в сутки.
Также, уменьшению отечности слизистой слуховой трубы способствуют иногда антигистаминные препараты: Супрастин, Димедрол, Тавегил, Телфаст, Кларитин. Рекомендуется назначение антигистаминных препаратов лишь в тех случаях, в которых отит является последствием аллергии. Супрастин назначают детям 2-3 раза в сутки по 8.3 -12.5 мг.
Антибиотики подавляющие инфекцию в среднем ухе. Антибиотикотерапия являлется основой в лечении острого гнойного среднего отита.
Наиболее эффективным препаратом, по последним данным, длялечения острого отита у взрослых и детей является Амоксициллин, назначается внутрь в течение 10 дней три раза в сутки по 0,25–0,5 г. Иногда возникает ситуация, когда лечение Амоксициллином не дает желаемого эффекта. Если после трех дней лечении Амоксициллином эффект не наблюдается следует сменить препарат на Аугментин (внутрь 2-3 раза в сутки по 0,375 или 0,625 г.) или Цефуроксим (внутрь два раза в сутки по 0,25 или 0,5 г.).
При неэффективности или непереносимости вышеупомянутых антибактериальных средств назначается антибиотики макролиды (Спирамицин внутрь по 1,5млн МЕ два раза в день; Рулид два раза в день по 0,15 внутрь).
При осложненных формах отита назначают такие препараты, как : Авелокс внутрь по 400 мг один раз в сутки; Спарфло внутрь в первые сутки400 мг, а затем по 200 мг в день. Продолжительность лечения отита должна быть не менее 8-10 дней. Следует продолжать лечение антибиотиками даже если состояния больного улучшится. Ранняя отмена антибиотиков может быть причиной рецидива заболевания и привести к развитию тугоухости.
Местное лечение отита. При отите используют согревающие компрессы на ухо, ускоряющие разрешение воспалительного процесса. Ежели после наложения компресса у больного отмечается усиление боли в ухе, то компресс незамедлительно следует снять. Необходимо по нескольку раза в день удалять самостоятельно гнойные выделения из слухового прохода. Для таких целей можно применять ватные палочки. При чистке уха ушную раковину оттягивают кзади и кверху (кзади и книзу—ребенку) и осторожно вводят слуховой проход ватную палочку. Процедуру повторяют до полной очистки канала и пока вата не останется чистой и сухой. При густом гное в слуховой проход предварительно вливают теплый 3%-ный раствор перекиси водорода, после этого ухо нужно тщательно просушить ватной палочкой. После полного удаления гноя в ухо вводят 0,5–1%раствор Диоксидина, подогретый до 37°С или ушные капли Ципромед. Если течение заболевания вялое, то можно использовать настойки ляписа (40%) и йода.
Хирургическое лечение отита.
Если при лечении лекарственными средствами в состояние больного улучшений не происходит, тогда применяют хирургические методы лечения отита. Особенно широко применяют шунтирование барабанной полости. Ежели, несмотря на проводимое лечение, не улучшается состояние больного, по-прежнему беспокоит его сильная боль в ухе, высокая температура сохраняется, определяется болезненность при надавливании на сосцевидный отросток, а при отоскопии отмечается выпячивание барабанной перепонки, то проводят разрез барабанной перепонки— парацентез.
Другие методы лечения отита. В комплекс лечебных мероприятий при остром отите включаются различные физиотерапевтические процедуры:
Основными профилактическими мероприятиями против отита у детей являются своевременное лечение и предупреждение простудных заболеваний и обучение правильному туалету носа (выдувать нужно поочередно левую и правую половину носа).
www.lechebnica.su
Основная часть органа слуха находится в глубине височной кости, с внешней средой оно соединяется евстахиевой трубой, выходящей в носоглотку, и наружным слуховым проходом, который отделяется от основных элементов органа барабанной перепонкой.
Содержание статьи

Среднее ухо имеет звукопроводящую функцию. За барабанной перепонкой находится барабанная полость, которая обрабатывает звуковой сигнал. Эта обработка осуществляется благодаря звуковым косточкам: молоточку, наковальне и стремечку. Молоточек соединен с барабанной перепонкой, при ее колебании по цепочке звуковых косточек через стремечко сигналы переходят во внутреннее ухо.
Внутреннее ухо сформировано из улитки, заполненной жидкостью и волосковыми клетками, которые преобразуют механические сигналы в импульсы, воспринимаемые головным мозгом.
При воспалении среднего уха эти сигналы искажаются, и слуховое восприятие снижается.
Отит – это воспалительное заболевание среднего уха, в большинстве случаев вызываемое внедрением патогенной флоры. Различают следующие формы воспалительных процессов.
Катаральный отит, который является сопутствующим заболеванием при любых воспалительных процессах в носоглотке. Чаще всего вызывается внедрением стафилококков или стрептококков по евстахиевой трубе или по кровотоку, но может развиваться и при лимфогенном проникновении бактерий.
Тубоотит или евстахиит – воспаление слуховой трубы. При остром процессе ее просвет уменьшается из-за отека, что вызывает выраженные болезненные ощущения. Причины возникновения как у катарального отита.
Гнойный отит среднего уха имеет второе название перфоративный – он появляется при утяжелении катаральной формы заболевания. При прорыве барабанной перепонки и выделения гноя в слуховой проход появляется осложнение – диффузный отит.
Хронический отит среднего уха возникает при неадекватном лечении катарального или гнойного отита или прекращения терапевтических мероприятий, если симптомы заболевания исчезли. Для этой формы воспалительного процесса характерен рецидив при создании благоприятной возможности для активизации «затаившейся» болезнетворной флоры. Для его возобновления достаточно переохлаждения, аллергической реакции, интоксикации организма. Его могут вызвать даже чересчур энергичные движения головы, попадание воды в ухо, громкие звуки.
Лечение при появлении симптомов отита среднего уха должен назначать врач. Если сразу не использовать препараты, уничтожающие патогенные микроорганизмы, с хроническим отитом придется бороться всю дальнейшую жизнь.
Среднее ухо воспаляется на фоне общего снижения иммунного статуса организма.

Наиболее часто состояние вызывается простудными и инфекционными заболеваниями носоглотки или гнойно-воспалительными процессами в других органических системах. Возникновение гнойного среднего отита может появиться во время лимфаденита, стоматита, пиелонефрита, при абсцессах – вирусы и бактерии успешно разносятся по кровотоку
Также отит развивается при травматических поражениях слухового органа, вызванных внедрением инородных предметов, физическими воздействиями и перепадами давления – например, при дайвинге, полете на самолете, занятиях альпинизмом.
Заболевание может появиться после травм головы.
Признаки отита разных форм достаточно похожи.
Можно выделить следующие характерные симптомы болезни:
Во время острого или гнойного отита может повышаться температура до 38-39ºС.
При прорыве барабанной перепонки из слухового прохода выделяется гной или серозная жидкость, что вызывает уменьшение болезненности и временную потерю слуха. При появлении гнойного отделяемого возникает общая интоксикация организма.
При хроническом отите шум в ушах может слышиться постоянно, ухудшение слуха прогрессирует, ноющие боли появляются при факторах, вызывающих обострение заболевания.
Чаще лечение хронического отита среднего уха проводится в домашних условиях. В этих же условиях допустимо устранение заболевания иных форм у взрослых.
При острых воспалительных процессах у детей – если предлагают условия стационара – отказываться не рекомендуется. Среднее ухо находится в непосредственной близости от головного мозга, и при гнойно-воспалительном процессе осложнение заболевания – менингит или энцефалит – у малышей это происходит за считанные часы.

Диагностировать заболевание достаточно просто. Клиническая картина и назначение терапевтической схемы для устранения воспалительного процесса проводится на основании жалоб пациента и непосредственного осмотра больного органа. При лечении острого гнойного отита среднего уха может потребоваться сделать биологический посев отделяемого для выяснения вида болезнетворной флоры, вызвавшей острый процесс. Этот анализ поможет подобрать антибиотики, направленно действующие именно на уничтожение данной культуры.
На начальном этапе лечения стараются устранить болезненные ощущения. Для этого используются специальные капли с анестетиком и препараты различных групп в таблетированной форме – в зависимости от индивидуальной восприимчивости организма – «Анальгин», «Парацетамол», «Найз» и подобные. Они имеют также противовоспалительные и жаропонижающие свойства.
При лечении отита среднего уха у взрослых и детей антибиотики используются обязательно. Кроме средств наружного действия – капель и мазей – назначают лекарства в уколах или таблетках. Чтобы не допустить появления дисбактериоза кишечника, и, соответственно, снижения общего иммунитета, дополнительно принимают пробиотики: «Хилак форте», «Бифиформ», «Бифидобактерин» .При лечении детей лучше вводить пробиотики ректально.
Снимают отек и помогают избежать возникновения побочных эффектов антигистаминные средства: «Супрастин», «Лоратадин», «Кларитин», «Цетрин» и другие. Современные антигистаминные средства не оказывают седативного воздействия.
При заболеваниях носоглотки для устранения заложенности уха используют сосудосуживающие капли.
Для восстановления дренажной функции слухового прохода используются средства местного действия – капли «Отирелакс», «Отипакс».
В некоторых случаях для облегчения состояния требуется провести оперативное вмешательство – парацентез. Так называют вскрытие барабанной перепонки. В дальнейшем обеспечивается отток гнойного содержимого, до его полного устранения. Лекарственные вещества могут вводиться через отверстие в барабанной перепонке.
После устранения острого процесса и понижения температуры, подключается физиотерапия – УВЧ, СВЧ, кварц. В домашних условиях физиотерапевтические воздействия могут заменить компрессы и прогревания.
Необязательно тепловые процедуры проводятся с помощью спиртовых компрессов. К больному уху можно приложить подушечку с парафином или озокеритом, мешочек с нагретой солью, пшеном или песком.
Чтобы не допустить снижение слуха и возникновения спаечных процессов, после болезни желательно посетить сеансы продувания слуховых труб и массажа барабанной перепонки. Это помогает полностью восстановить функции слухового органа.
Хронический отит часто протекает без повышения температуры. При его обострении его обычно лечат перегреваниями и каплями дома – это убирает боль и заставляет болезнь затаиться до следующего благоприятного момента. При подобном лечении такой отит будет рецидивировать постоянно.
Если выбрать время и при обострении заболевания обратиться к врачу, то от болезни можно избавиться раз и навсегда.
Средства, составленные по рецептам народной медицины, помогают справиться с воспалением среднего уха за короткий срок.
Наиболее часто применяются:
Эффективно снимает боль нагретый зубчик чеснока, который осторожно вкладывают в больное ухо.
Одними народными средствами заболевание вылечить невозможно, он требует обязательного лечения. При появлении характерных симптомов отита – боли в ушах и заложенности – необходимо обязательно обращаться к врачу.
Видео: Причины отита и методы его лечения
Понравиласьстатья?
Вам понравилась статья?
Рейтинг из
ДаНет
Спасибо за голос
mjusli.ru
Отит у детей и взрослых: причины возникновения, симптомы и признаки, диагностика, лечение.
Отит это острое или хроническое воспаление уха. Отитом болеют преимущественно дети. Чаще всего причиной отита является проникшая в среднее ухо инфекция. В большинстве случаев отит развивается как осложнение простуды. Реже причиной развития отита является аллергия или травмы уха. Основные симптомы отита это сильная боль в ухе, снижение слуха, головная боль, головокружение, повышение температуры. У детей до года единственным симптомом отита может быть сильное беспокойство и плач. Диагностика отита проводится ЛОР врачом. Лечение отита включает закапывание в больное ухо обезболивающих и противовоспалительных капель, лечение антибиотиками, прикладывание согревающих компрессов. В случаях неэффективности лекарственного лечения отита показана хирургическая операция.Что такое отит? Отит — это воспалительное заболевание среднего уха. При отите в полости среднего уха развивается воспаление и скапливается гной. Отит встречается во всех возрастных группах, но чаще всего встречается у детей. У детей частые отиты возникают из-за анатомических особенностей строения среднего уха: слуховая труба у детей короче, чем у взрослого, она почти прямая, не имеет изгибов. Такое строение уха у детей облегчает попадание инфекции в среднее ухо. На протяжении первых 3 лет жизни до 80% детей переносят отит хотя бы один раз.
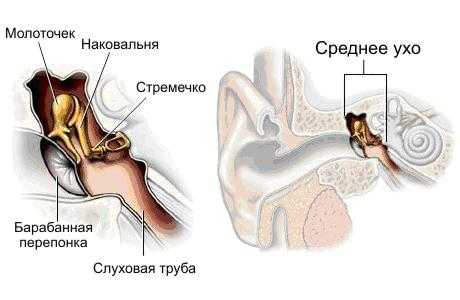 Строение уха
Ухо человека состоит из следующих разделов:
Наружное ухо (ушная раковина и наружный слуховой проход). Наружное ухо улавливает звуковые волны и направляет их к среднему уху.Среднее ухо (барабанная перепонка, слуховые косточки (молоточек, наковальня, стремечко) барабанная полость) располагается в толще черепа. Функция среднего уха заключается в трансформации колебаний звуковых волн в колебания жидкости, заполняющей полость улитки, в которой осуществляется превращение звуковых волн в нервные импульсы. Барабанная полость продолжается в слуховую трубу – узкий канал длиной в несколько сантиметров, который открывается в носовую полость. Слуховая труба предназначена для очистки и уравнивания давления в барабанной полости.
Внутреннее ухо (улитка, слуховой нерв и внутренний слуховой проход) содержит структуры превращающие колебания звуковых волн в нервные импульсы, поступающие в слуховой анализатор головного мозга.
При отите поражается главным образом среднее ухо (барабанная полость) и выходящая из нее слуховая труба (евстахиева труба).
Каковы причины возникновения отита?
Основными причинами развития отита являются:
Строение уха
Ухо человека состоит из следующих разделов:
Наружное ухо (ушная раковина и наружный слуховой проход). Наружное ухо улавливает звуковые волны и направляет их к среднему уху.Среднее ухо (барабанная перепонка, слуховые косточки (молоточек, наковальня, стремечко) барабанная полость) располагается в толще черепа. Функция среднего уха заключается в трансформации колебаний звуковых волн в колебания жидкости, заполняющей полость улитки, в которой осуществляется превращение звуковых волн в нервные импульсы. Барабанная полость продолжается в слуховую трубу – узкий канал длиной в несколько сантиметров, который открывается в носовую полость. Слуховая труба предназначена для очистки и уравнивания давления в барабанной полости.
Внутреннее ухо (улитка, слуховой нерв и внутренний слуховой проход) содержит структуры превращающие колебания звуковых волн в нервные импульсы, поступающие в слуховой анализатор головного мозга.
При отите поражается главным образом среднее ухо (барабанная полость) и выходящая из нее слуховая труба (евстахиева труба).
Каковы причины возникновения отита?
Основными причинами развития отита являются:
polismed.ru










