Люди, имеющие склонность к гипергликемии, иногда сталкиваются с тем, что инъекции инсулина (гормона поджелудочной железы) не помогают привести содержание сахара в крови в норму.
Поэтому многие диабетики начинают тревожится если после укола инсулина не снижается сахар.
Причины и что делать в подобной ситуации может установить только специалист. Кроме этого, требуется обратить внимание на массу тела, а также пересмотреть основательно режим питания, в пользу диетического рациона, что позволит избежать скачков глюкозы в плазме.
Причины данного явления могут заключаться в резистентности к гормону. Возникновение синдрома Сомоджи, неверно подобранные дозировки лекарственных препаратов, ошибки по технике введения медикамента — все это может быть следствием невосприимчивости к инсулину.
Важно обязательно придерживаться всех рекомендаций лечащего доктора относительно терапии, и не заниматься самолечением.
Общие правила для поддержки оптимального состояния:В некоторых ситуациях терапия с использованием инсулина не помогает уменьшить высокий сахар.
Причины отсутствия эффекта от инъекций могут состоять не только в правильности выбранных доз, но и зависеть от самого процесса введения вещества.
Главные факторы и причины, которые способны спровоцировать отсутствие активного действия гормона поджелудочной железы искусственного происхождения:
Существует большое количество особенностей и правил, которые помогут грамотно делать инъекции инсулина. Доктора рекомендуют удерживать укол после введения на протяжении десяти секунд, чтобы предотвратить вытекание препарата. Также следует строго соблюдать время осуществления инъекций.
В процессе важно следить за тем, чтобы в шприц не попадал воздух.
 Производители всегда информируют своих потребителей о способах хранения инсулина и сроках годности препарата. Если ими пренебречь, то можно столкнуться с большими неприятностями.
Производители всегда информируют своих потребителей о способах хранения инсулина и сроках годности препарата. Если ими пренебречь, то можно столкнуться с большими неприятностями.
Искусственный гормон поджелудочной железы всегда закупается с запасом на несколько месяцев.
Это обусловлено необходимостью беспрерывного применения лекарства по установленному специалистом графику.
Тогда, при ухудшении качества медикамента в открытой емкости или шприце, его можно быстро заменить. Поводом для этого могут послужить такие причины:
Подходящими условиями для хранения медикамента является температура 2 — 7 градусов. Держать инсулин следует только в сухом и темном месте. Как известно, таким требованиям соответствует любая полка на двери холодильника.
Также для препарата большую опасность представляет солнечный свет. Под его влиянием инсулин очень быстро разлагается. По данной причине его следует утилизировать.
При использовании просроченного или испорченного искусственного гормона — сахар останется на прежней отметке.
 Если доза инсулина была подобрана неправильно, то высокий сахар будет оставаться на прежнем уровне.
Если доза инсулина была подобрана неправильно, то высокий сахар будет оставаться на прежнем уровне.
Прежде чем подбирать дозу гормона, каждому диабетику нужно ознакомиться с тем, что такое хлебные единицы. Их использование упрощает расчет лекарства. Как известно, 1 ХЕ = 10 г углеводов. Чтобы нейтрализовать это количество могут потребоваться разные дозы гормона.
Подбирать количество лекарства следует с учетом временного промежутка и употребляемой пищи, поскольку степень активности организма в разное время дня и ночи кардинально отличается. Также по-разному происходит секреция поджелудочной железы.
Не следует забывать, что утром на 1 ХЕ необходимо две единицы инсулина. В обед — одна, а вечером — полторы единицы лекарства.
Для правильного расчета дозы гормона короткого действия, нужно следовать такому алгоритму:
Если введение препарата осуществлялось не подкожно, а внутримышечно, то повышенный сахар не стабилизируется.
Воздух в шприце уменьшает количество вводимого медикаментозного средства. Наиболее желательным местом для инъекции принято считать область живота. При уколах в ягодицу или бедро действенность препарата немного снижается.
Если после совершения инъекции глюкоза в крови продолжает оставаться на высокой отметке, невзирая на то, что все правила были соблюдены, то возможно развитие метаболического синдрома или резистентности к лекарству.
Признаки этого явления:Инсулин не дает ожидаемого эффекта по причине устойчивости и того, что клетки не в состоянии полноценно воспринимать препарат.
Появляется при хронической передозировке инсулином. Его признаки следующие:

Если инъекции искусственного гормона поджелудочной железы не помогают, то не нужно торопиться увеличивать дозу. Для начала следует разобраться в режимах сна и бодрствования, интенсивности физических нагрузок и провести анализ своего рациона. Вполне возможно, что для организма это норма и уменьшение вводимого инсулина приведет к синдрому Сомоджи.
К ним относят:
Даже правильно подобранные дозы гормона нуждаются в корректировке:
Корректировать вводимую дозу лекарственного средства нужно в зависимости от степени физической активности.
Важно запомнить, что во время тренировок в спортзале, организм усиленно сжигает сахар. Поэтому во время занятий исходную дозу инсулина нужно менять, иначе вероятна нежелательная передозировка.
Для того чтобы от использования инсулина был определенный эффект, его должен подбирать только личный врач на основе индивидуальной информации о состоянии здоровья пациента. Медик должен доступно и понятно рассказать диабетику о заболевании, правилах введения лекарственного средства, соблюдении здорового образа жизни и возможных осложнениях.
Если после укола гормона поджелудочной железы синтетического происхождения уровень сахара остается высоким, то лучше обратиться к своему доктору. Он внимательно выслушает и даст рекомендации относительно дальнейших действий.
Иногда диабетики сталкиваются с явлением, когда инсулин не снижает сахар. Причины самые разные — неправильная доза, хранение лекарства, хроническая передозировка (эффект Сомоджи). Необходимо детально разобраться почему гормон не помогает, так как при пониженном инсулине возможно развитие гипергликемической комы.

Точно рассчитанная доза инсулина — еще не гарантия того, что препарат подействует.
На эффект введенного гормона может повлиять множество факторов:
Если все правила соблюдены, а инсулин не снижает уровень сахара в крови, возможно развитие метаболического синдрома или резистентности к медикаменту. Признаки, указывающие на резистентность:
 Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.
Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.При устойчивости инсулин не действует вследствие неспособности клеток полноценно воспринимать введенный препарат. Высокий сахар скапливается, а поджелудочная железа продуцирует повышенное количество гормона. Как итог, высокий уровень сахара и инсулина, что зачастую свойственно при диабете 2 типа. Другие причины подобного явления:
Синдром Сомоджи появляется при хронической передозировке лекарством. Признаки синдрома:
Если инсулин не помогает, пациент в первую очередь увеличивает дозу. Прежде чем это делать, важно разобраться в соотношении отдыха и бодрствования, интенсивность нагрузок, проанализировать рацион. Если глюкоза не падает, постоянно повышена даже натощак, не нужно спешить корректировать дозу. Возможно, для организма это норма, и уменьшение вводимого препарата приведет к синдрому Сомоджи.
Ночные замеры уровня глюкозы через равные промежутки времени помогут выявить передозировку гормона.Чтобы выявить хроническую передозировку, необходимо делать ночные замеры глюкозы через равные промежутки, например, в 3 часа. Через 2 часа после полуночи наступает гипогликемия. Потребность в гормоне падает до минимума. После ввода препарата среднего действия за 3 часа до полуночи, наблюдается максимальное действие лекарства.
Если у пациента синдром Сомоджи, глюкоза стабильна в начале ночи, понемногу падает к третьему часу ночи, а к утру быстро растет.
Вернуться к оглавлениюДозировка гормона должна корректироваться при влиянии определенных факторов:
Во время тренировок организм интенсивно сжигает сахар. Поэтому после занятий спортом дозу инсулина необходимо менять, иначе возможна передозировка. Важно учитывать, что воздух в шприце уменьшает количество введенного препарата. Наилучшим местом для укола принято считать область живота. При уколах в ягодицу или бедро эффективность лекарства немного уменьшается.
etodiabet.ru
Достаточно часто люди сталкиваются с тем, что, несмотря на применение инсулина, показатели сахара в крови не снижаются. Если причиной этого процесса не является инсулинрезистентность или другие нарушения, то проблема заключается в неправильном использовании гормонального компонента. В связи с этим необходимо рассмотреть основные ошибки, которые допускаются в процессе применения инсулина.
В первую очередь, не следует забывать о том, что у инсулина, как и у любого другого лекарственного средства, имеет срок годности. На упаковке от гормонального компонента всегда указывается точный срок годности и аналогичные показатели, действительные уже с момента вскрытия. Их в обязательном порядке необходимо учитывать или консультироваться с эндокринологом. В противном случае возможен не только малоэффективный восстановительный курс, но и возникновение определенных осложнений.
Кроме этого, состав даже с оптимальным сроком годности может оказаться испорченным в том случае, если не будут соблюдаться правила хранения. Говоря об этом, специалисты обращают внимание на замерзание, чрезмерный нагрев и попадание прямых солнечных лучей – всего этого настоятельно рекомендуется остерегаться. Важно обратить внимание на то, что состав должен сохраняться исключительно при комнатной температуре. Речь идет о температурных показателях от 20 до 22 градусов.
Хранение инсулина в холодильнике также нежелательно, потому что такой компонент, если он внедряется холодным, действует гораздо медленнее. Иногда в этом и заключается причина того, почему инсулин не снижает сахар в крови.
Определенные препараты, а именно такие, которые характеризуются продленным эффектом воздействия инсулина (например, Протафан или Химулин N) допустимо перед осуществлением инъекции набрать в один шприц с компонентом короткого действия. В то же время, настоятельно не рекомендуется забывать, что при этом возникает необходимость в соблюдении определенных правил и увеличивается вероятность допущения ошибок при подборе дозировки.
Именно поэтому важным условием окажется предварительная консультация специалиста.
Другие разновидности инсулина, которые характеризуются продленным действием (например, Монотард, Ленте) могут утратить свои свойства. В подавляющем большинстве случаев при смешивании с инсулином короткого воздействия это приводит к значительному ослаблению действия представленной смеси. Именно поэтому настоятельно не рекомендуется самостоятельно принимать решения об объединении тех или иных компонентов. Хотелось бы обратить внимание на другие особенности:
загрузка...
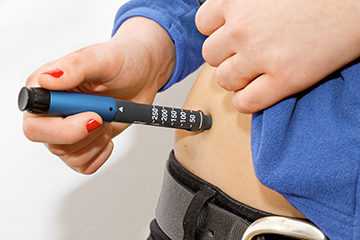
Не менее важно учитывать еще и то, что на эффективность воздействия инсулина оказывает влияние то, насколько умело комбинируются зоны его введения. В этой связи специалисты определяют два главных алгоритма, первый из которых заключается в том, что ежедневно используют все зоны по заранее продуманному плану. В соответствии с этим для каждой инъекции отводится своя отдельная зона. При этом гормональный компонент короткого типа действия настоятельно рекомендуется внедрять под кожный покров живота. Именно таким образом обеспечивается более быстрое начало влияния средства.
Говоря же о втором алгоритме, следует отметить, что он заключается в том, что в течение нескольких недель состав необходимо внедрять в одну из зон. Допустим, это может быть в правое или левое плечо, а следующие недели – другой алгоритма (допустим, в область правого или левого бедра). Именно таким образом можно будет говорить о достижении максимальной степени эффективности и влиянии инсулина. Однако это далеко не все правила, которые обеспечивают защиту от того, что гормональный компонент не действует.
Как известно, достаточно частым явлением можно назвать формирование жировиков. При этом они далеко не всегда заметным невооруженным глазом, а потому диабетик может просто не знать о них и вводить туда инсулин, думая, что это обычная складка кожного покрова. Безусловно, при таком развитии событий компонент будет действовать намного медленнее или перестать снижать сахар совсем.
Специалисты обращают внимание на то, что очень часто допускаются ошибки при введении инсулина в определенные области.
В связи с этим хотелось бы обратить внимание на другие особенности, которые не указывались ранее. Речь идет о том, что необходимо использовать абсолютно всю зону, делая ее по возможности широкой. Например, в бок, а именно до боковой поверхностной части туловища или вниз – до паховых складок.
В области, находящейся между ребрами и пупком, использование гормонального компонента окажется не менее правильным. Это приведет не только к оптимальному воздействию инсулина, но и к тому, что в такой ситуации на кожном покрове не будут формироваться уплотнения, а также существенно снизится степень болезненности проводимых инъекций.
Еще одной распространенной ошибкой является применение спирта непосредственно перед осуществлением инъекции. Дело в том, что это разрушающе воздействует на инсулин. Помимо этого, подобная обработка кожного покрова не является необходимой, потому что вероятность развития инфицирования области укола при внедрении нынешних инсулинов и шприцев минимальна и равна почти нулю.
Настоятельно рекомендуется формировать кожную складку, потому что, в противном случае, гормональный компонент может быть внедрен в мышечную область. Это сказывается весьма негативно, потому что не будет уверенности в воздействии состава. В подавляющем большинстве случаев он начинает действовать то сильнее, то слабее, не принося желаемого эффекта. Кожную складку настоятельно не рекомендуется отпускать до тех пор, пока не будет введено полноценное количество инсулина.
загрузка...
И, наконец, последней из рекомендаций, дающих возможность помочь в проблеме снижения сахара, является то, что необходимо ожидать в течение пяти-семи секунд и только после этого вынимать иглу. Если не сделать ничего подобного, то гормональный компонент будет выделяться обратно через непосредственную область инъекции. В этой ситуации незафиксированная часть состава (это может быть две-три или больше единиц) не будет проникать в человеческий организм.
Необходимо учитывать, что существует множество специальных приемов, которые дают возможность исключить вероятность вытекания и снизить это в дальнейшем.
Особенного внимания заслуживает то, как именно должны применяться шприц-ручки.
Применение шприц-ручек вызывает у диабетиков не меньше вопросов в связи со степенью эффективности, несмотря на их автоматизм и более значительную простоту в процессе использования. В первую очередь, настоятельно рекомендуется соблюдать правила смешивания продленного инсулина. Для этого необходимо его от пяти до семи раз перевернуть иглой вверх или вниз.
В процессе применения шприц-ручки также следует по возможности избегать проникновения воздуха. Дело в том, что это оказывает влияние на продление времени осуществления инъекции инсулина в связи с более значительной сжимаемостью воздуха. Следствием этого является то, что игла может быть вынута раньше, чем все количество гормонального компонента выйдет.
При проблемах с функцией зрения могут проявляться ошибки с выявлением требуемого количества единиц. В определенных наименованиях шприц-ручек, если клавиша поршня зажата не до упора, то гормональный компонент внедряется только лишь частично. При наличии каких-либо сомнений в процессе использования устройства, настоятельно рекомендуется обратиться за помощью к специалисту.
Читайте также: Как понизить сахар в крови.
Как показывает практика, в достаточно большом количестве случаев, лабильность показателей сахара в крови и плохое влияние инсулина оказывается ложным. Происходит подобное исключительно в связи с несоблюдением норм применения данных компонентов, пренебрежением элементарными рекомендациями специалиста. Именно поэтому каждому диабетику необходимо перед началом курса пройти специальный инструктаж, который поможет избежать вопросов, почему инсулин не снижает сахар.
ДИАБЕТ - НЕ ПРИГОВОР!Мясников рассказал всю правду о диабете! Диабет навсегда уйдёт через 10 дней, если по утрам пить... »читать далее >>>
Важно!ПРОЙДИТЕ БЕСПЛАТНЫЙ ТЕСТ! И ПРОВЕРЬТЕ СЕБЯ, ВСЕ ЛИ ВЫ ЗНАЕТЕ О САХАРНОМ ДИАБЕТЕ?
Лимит времени: 0
НУ ЧТО НАЧНЁМ? Уверяю! Будет очень интересно)))
Вы уже проходили тест ранее. Вы не можете запустить его снова.
Тест загружается...
Вы должны войти или зарегистрироваться для того, чтобы начать тест.
Вы должны закончить следующие тесты, чтобы начать этот:
Правильных ответов: 0 из 7
Ваше время:
Время вышло
Вы набрали 0 из 0 баллов (0)
| Средний результат |
|
| Ваш результат |
|
Спасибо, Вам за потраченное время! Вот ваши результаты!
загрузка...
загрузка...
udiabeta.ru
Узнать больше…
Люди, страдающие гипергликемией, часто сталкиваются с проблемой, заключающейся в том, что инсулин не снижает сахар в крови. По этой причине многие диабетики задаются вопросом о том, почему инсулины не снижают сахар в крови. Причины такого явления могут проявляться в результате одного из следующих факторов: имеет место резистентность к инсулину.
Проявление синдрома Сомоджи, неправильно рассчитаны дозировки лекарства и другие ошибки введения препарата, или пациент не придерживается основных рекомендаций лечащего врача.
Что делать, если введение инсулина не снижает уровень глюкозы в крови? Возникшую проблему необходимо решать с врачом, который занимается лечением пациента. Не стоит искать способы и методы, заниматься самолечением. Кроме того, необходимо придерживаться следующих рекомендаций:
Помимо этого ведение активного образа жизни и физические упражнения также помогут снижать сахар.
В некоторых случаях инсулинотерапия не позволяет уменьшить и снизить высокие показатели глюкозы.
Почему инсулин не снижает сахара в крови? Оказывается, причины могут скрываться не только в правильности подобранных доз, но и зависеть от самого процесса введения инъекций.
Основные факторы и причины, которые могут вызывать не действие лекарства:
Следует отметить, что существует множество нюансов и правил, которые помогут правильно осуществлять введение инсулина. Врачи рекомендуют также обращать внимание на следующие моменты, если инъекция не производит необходимое влияние на уровень сахара в крови:
Нужно тщательно следить за тем, чтобы в шприц не проникал воздух.
Иногда даже при правильной технике введения и соблюдении всех назначенных врачом доз, инсулин не помогает и не снижает уровень сахара.
Такое явление может быть проявлением резистентности к медицинскому средству. В медицинской терминологии часто ещё используется такое название, как «метаболический синдром».
Основными причинами такого явления могут быть следующие факторы:
При наличии резистентности к инсулину сахар не снижает в результате того, что клетки организма неспособны полноценно реагировать на действие введённого препарата. Как следствие, в организме накапливается высокий уровень сахара, который поджелудочная железа воспринимает в недостаток инсулина. Таким образом, орган вырабатывает инсулина больше, чем необходимо.
В результате резистентности в организме наблюдается:
Основные признаки, которые указывают на развитие такого процесса, проявляются в следующем:
Если инсулин не производит должное воздействие, и сахар в крови не начинает падать, необходимо сдать дополнительные анализы и пройти диагностические исследования.
Возможно, у пациента развивается резистентность к инсулину.
Одним из симптомов хронической передозировки лекарственного препарата является проявление синдрома Сомоджи. Развивается такое явление в ответ на частые приступы повышения сахара в крови.
Основными признаками того, что пациент у пациента развивается хроническая передозировка инсулином, являются следующие:
Как правило, каждый пациент при высоких показателях уровня глюкозы в крови, начинает увеличивать дозу вводимого инсулина. При этом, прежде, чем совершать такие действия, рекомендуется проанализировать возникшую ситуацию и обратить внимание на количество и качество принимаемой пищи, наличие полноценного отдыха и сна, регулярные физические нагрузки.
Для тех людей, у кого уровень глюкозы длительное время держится на повышенных отметках, а после приёма пищи ещё немного возрастает, нет необходимости спасать ситуацию с помощью инсулина. Ведь нередки случаи, когда высокие показатели воспринимаются человеческим организмом как норма, и при их целенаправленном снижении можно спровоцировать развитие синдрома Сомоджи.
Для того, чтобы удостовериться, что в организме протекает именно хроническая передозировка инсулином, необходимо совершить ряд диагностических действий. Пациенту следует совершить замеры уровня сахара в ночное время в определенные временные промежутки. Начало такой процедуры рекомендуется провести примерно в девять часов вечера, с последующим повторением в течение каждых трёх часов.
Как показывает практика, гипогликемия наступает примерно во втором или третьем часу ночи. Следует также отметить, что именно в этот период времени организм нуждается в инсулине меньше всего, и как раз в это же время наступает максимальный эффект от введения лекарства средней продолжительности (если инъекцию сделать в восемь-девять вечера).
Для синдрома Сомоджи характерным является стабильность сахара в начале ночи с постепенным его снижением к двум-трём часам и резким скачком ближе к утру. Для того чтобы правильно определить дозу, необходимо проконсультироваться с лечащим врачом и следовать всем его рекомендациям.
Только в таком случае проблема того, что не снижается сахар в крови, может быть устранена.
Даже правильно подобранные дозы лекарственного препарата, нуждаются во внесении некоторых корректировок в зависимости от влияния различных факторов.
Основные моменты, на которые необходимо обратить внимание, чтобы инсулин действительно приносил правильный снижающий эффект:
Коррекцию вводимой дозы следует корректировать в зависимости от уровня физических нагрузок. Видео в этой статье расскажет об инсулине.
Узнать больше…
Уровень сахара в крови человека или правильнее сказать уровень глюкозы – важнейшая биологическая константа, свидетельствующая о постоянстве внутренней среды организма. Уровень этого вещества может нарушиться из-за заболеваний желудочно-кишечного тракта, печени, поджелудочной железы и надпочечников. Как снизить сахар в крови? Существует много способов, как медицинских, так и народных.
Гормоном, который регулирует сахар в крови, является инсулин. Он участвует в процессе потребления глюкозы клетками организма, в результате «работы» этого гормона ее концентрация снижается. Если результат анализа натощак составляет 3,3-5,5 ммоль/л, то это нормально, если наблюдается повышение до 5,6-6,6 ммоль/л, то это свидетельствует о том, что нарушена толерантность к глюкозе. Если глюкометр показывает значение 6,7 ммоль/л натощак, то возможно развитие сахарного диабета.

Чтобы добиться как можно большего снижения уровня сахара в крови, необходимо знать причину, которая вызвала его повышение. В случае вторичного диабета можно действовать одним из трех способов:
В случае, когда невозможно устранить причину, вызвавшую повышение уровня сахара в крови, а также в случае, когда больной страдает первичным сахарным диабетом 1 и 2 типа, назначается компенсаторная терапия. Речь идет об инсулине или лекарственных препаратах, способных снизить уровень глюкозы в крови. Если пациент страдает гестационным сахарным диабетом, до добиться снижения данного показателя можно с помощью одной лишь диеты.
В любом случае лечение назначает врач, и подбирает он его в индивидуальном порядке. Лечение всех видов сахарного диабета осуществляется с помощью:
В случае наступления диабетической комы, больному требуется экстренная медицинская помощь.
Как уже было сказано, некоторые формы диабета не требуют специального лечения, достаточно всего лишь соблюдать специальную диету. В первую очередь диабетикам противопоказан сахар во всех его проявлениях. Выпечка, кондитерские и хлебобулочные изделия, варенье, конфеты должны быть забыты навсегда. В рационе больного должно быть больше продуктов, снижающих сахар. На столе диабетика ежедневно должны присутствовать свежие овощи и фрукты, только не слишком сладкие.
Полезно есть орехи и соевые продукты. Можно не отказываться от рыбы и морепродуктов.
Сахароснижающим свойством обладают и бобовые культуры. Речь идет о таких продуктах, как фасоль, чечевица и горох. Особо полезно диабетикам мясо кролика. Как уже было сказано, очень полезен топинамбур. Диета ни одного диабетика не обходится без этого целебного клубня. В нем содержится инсулин, так необходимый для снижения уровня сахара, а заодно и холестерина.

Помимо лука полезен хрен и чеснок, эти продукты диабетикам также можно включать в свою диету. Очень хвалят рецепт на основе кефира и корицы. Необходимо перед едой выпивать стакан кефира, в который добавлена 1 чайная ложка молотой корицы. Пролечиться нужно 14 дней. В корице содержится очень много клетчатки, а также магния и природных соединений полифенолов, которые способны имитировать действие инсулина и быстро понижать сахар в крови.
Этот продукт полезен и тем, у кого высокий холестерин.
Продукт, богатый полиненасыщенными жирами и растворимой клетчаткой, повышающий чувствительность к инсулину – авокадо. Диабетикам обязательно надо включать его в свою диету. К тому он является дополнительным источником белка, магния, калия, железа, фосфора, меди, фолиевой кислоты и др. Сахароснижающим свойством обладает и масло семени льна. Это продукт содержит тиамин, Омега-3 жирные кислоты, медь, магний, фосфор, марганец и почти не содержит углеводы. Им можно заправлять специальные диетические салаты.
Овсяные хлопья –прекрасный продукт! Без этого диетического завтрака, богатого клетчаткой, не обойтись. Идеальным решением будут геркулесовые хлопья, особенно, если сочетать их с грушей и семечками подсолнуха. Быстро снизить кровяное давление поможет шпинат. Этот продукт поможет нормализовать состояние и обогатить организм магнием.
Понизить глюкозу в крови можно и с помощью средств народной медицины. Все время, пока развивается человечество, наши предки копили знания о лечении заболеваний с помощью лекарственных трав. Диабетики могут использовать для лечения своего заболевания большое количество растений, причем большинство из них встречается повсеместно, поэтому с заготовкой и самостоятельным приготовлением лечебных снадобий проблем возникнуть не должно. Однако стоит помнить о том, что природной панацеи от диабета нет. И прежде чем воспользоваться тем или иным рецептом народной медицины, стоит проконсультироваться с врачом-эндокринологом.

Нормализовать уровень сахара в крови способен бессмертник, зверобой, вероника, подорожник, листья земляники, брусника, черника, черная смородина, голубика, ежевика, клевер, лавровый лист, крапива, мокрица, полынь и полевой хвощ. А также боярышник, бузина, шиповник, корень лопуха, пырей, одуванчик, горец птичий, цикорий, топинамбур, береза, почки сирени, кора осины, перегородки и молодые листья грецких орехов.
Существует большое количество народных рецептов, вот некоторые из них:
Что значит сахар 16 в крови? Глюкоза постоянно циркулирует по организму вместе с кровотоком. Именно она является питанием для него и помогает тканям органов получить необходимую энергию для работы всех функций. Но что случается, когда эта норма нарушается? В идеале она не имеет широкого колебания диапазона, поэтому при выходе за пределы всегда говорят о повышении или уменьшении сахара в крови. Без глюкозы организм не может нормально работать, ему негде брать энергию. Но при слишком больших его количествах, это не даст заряд бодрости, скорее наоборот. Поэтому очень важно знать о сахаре и его норме, что поможет избежать сахарного диабета.
Глюкоза постоянно попадает в организм каждого человека извне. Она не вырабатывается организмом и пополняется с принятием пищи. Это не только сладости или фрукты, но и продукты богатые углеводами. При повышении сахара возникает гипергликемия, а при понижении будет гипогликемия. Сахар в крови должен составлять от 3,9 до 5. В среднем эти показатели у здоровых людей составляют примерно 4,6 ммоль/л.
После утреннего приема пищи глюкоза повышается до 5,5, но постепенно она в течение дня возвращается в свою привычную норму.
Для определения ее уровня проводят несколько тестов:
Благодаря такому подходу получается лучше всего узнать о количестве глюкозы и заранее заметить диабет. При развитии этого заболевания сахар повышается не сразу. Все происходит постепенно, и накапливаются проблемы, принося разрушение сосудам. Поэтому в первое время, проверяя сахар натощак, можно заметить, что он не отличим от нормальных показаний. При этом внутри организма под влиянием заболевания уже начались изменения. Поэтому такие проверки помогают точно определить проблему.
Сдавать кровь на гликированный гемоглобин можно в любых лабораториях. В домашних условиях достаточно использовать привычный глюкометр. Для этого необходимо проводить тестирование спустя 2 часа после приема пищи, даже при нормальных показателях натощак.
Различают три степени тяжести:
При возникновении легкой формы глюкоза повысится до 10 ммоль/л. Средняя имеет повышение до 16, а тяжелая превышает уровень глюкозы 16 ммоль/л. В этом случае возможно предкоматозное состояние. Что делать в таком случае и как узнать о повышении сахара?
Существуют некоторые симптомы, благодаря которым можно заметить повышение сахара. Часто гипергликемию не замечают, ведь в большинстве случаев она проходит бессимптомно.
Но некоторые симптомы достаточно распространены и по ним можно вычислить наличие проблемы:
Если не позаботиться о снижении сахара и не начать лечение, то это ведет к осложнениям. При появлении кетоацидоза или гипергликемической комы важно сразу же начать необходимые манипуляции по снижению уровня глюкозы. В ином случае возможен летальный исход, который при острых осложнениях составляет около 10% смертей.
При хронических осложнениях ситуация не лучше. Начинаются проблемы с внутренними органами, вызывая заболевания почек, нервной системы, сосудов. У человека ухудшается зрение, начинаются проблемы с нижними конечностями. А самым опасным становится увеличение риска появления инфаркта или инсульта.
Стенки сосудов постепенно разрушаются изнутри и становятся слишком грубыми. Со временем это приводит к наслоению на их внутренней стороне кальция, уменьшая диаметр. Такое повреждение называют ангиопатией. Вследствие этого страдают те органы и системы, где происходят такие наслоения. Поэтому у больных диабетом можно наблюдать ампутации стоп, проблемы с сердцем и головным мозгом.
При заболевании диабетом 1-го и 2-го типа, необходимо проверять глюкометром уровень глюкозы не менее 4 раз в сутки. Это поможет наиболее точно подобрать дозу инсулина и не навредить организму. Если человек не инсулинозависимый, то измерять можно 2 раза в сутки. Но при этом очень тщательно следить за питанием.
Только это поможет сохранить здоровье и не пострадать от сахара, привлекая только его положительное влияние.
diabet-lechenie.ru
Health-ua.org - медицинский портал онлайн консультации детских и взрослых врачей всех специальностей. Вы можете задать вопрос на тему 'почему не снижается сахар в крови' и получить бесплатно онлайн консультацию врача.
2014-04-03 05:33:01
Спрашивает Нелли:
У меня сахарный диабет 2 типа с 2007 года сейчас сахар крови 18 ммоль. Эндокринолог прописала ставить инсулин Лантус Соло Стар 15 ед. и таблетки глимекомб по 1 таб. два раза. Лечусь уже две недели по такой схеме , но сахар натощак всё равно 16,6 , а после еды через два часа 20,6 . Почему не снижается сахар крови и что нужно для этого сделать?
07 апреля 2014 года
Отвечает Шихт Ольга Ивановна:
Здравствуйте, Нелли. 1)ДИЕТА с исключением сладкого и уменьшением жирного минус все тугоплавкие жиры. Еды должно быть столько, что бы Ваш вес был в норме постоянно. 2) СПОРТ, ведь физические нагрузки снижают сахар крови, подобно инсулину). 3) Препараты Метформина. Принимать в максимальной терапевтической суточной дозе 3000 мг. (Метфогамма-1000 по 1 т 3 раза в день во время еды. Добавить какой-нибудь секретагог (Амарил, например ) 4мг. По 1,5 т (6мг.) 1 раз утром перед завтраком. 4) Ещё, я бы порекомендовала Вам принимать препараты, содержащие Бенфотиамин (Мильгамма или Бенфогамма-300) после каждого приёма пищи. 5) Витамины для больных диабетом по 1 таб.в день после завтрака, по 2 месяца, дважды в год. 6) Препараты альфа-липоевой кислоты (Тиогамма, Диалипон) по 600-1200 мг. (1-2 таб.) утром натощак в течение 2- х месяцев 7) Постоянный контроль за уровнем сахара крови и мочи. В моче сахара быть не должно, в крови натощак не выше 6,0 ммоль/л. Если всего перечисленного будет мало, увеличить дозу инсулина Лантуса до 20-22 ед./в сутки. Здоровья Вам и удачи!
Читать дальше
О наболевшем после взыскательного разговораНа очередном заседании элитарного клуба, успешно функционирующего под эгидой Украинского международного комитета по вопросам науки и культуры при НАН Украины, была проведена встреча журналистов с читателями. О состоявшейся встрече сообщалось в...
www.health-ua.org
Люди, страдающие гипергликемией, часто сталкиваются с проблемой, заключающейся в том, что инсулин не снижает сахар в крови. По этой причине многие диабетики задаются вопросом о том, почему инсулины не снижают сахар в крови. Причины такого явления могут проявляться в результате одного из следующих факторов: имеет место резистентность к инсулину.
Проявление синдрома Сомоджи, неправильно рассчитаны дозировки лекарства и другие ошибки введения препарата, или пациент не придерживается основных рекомендаций лечащего врача.
Что делать, если введение инсулина не снижает уровень глюкозы в крови? Возникшую проблему необходимо решать с врачом, который занимается лечением пациента. Не стоит искать способы и методы, заниматься самолечением. Кроме того, необходимо придерживаться следующих рекомендаций:
Помимо этого ведение активного образа жизни и физические упражнения также помогут снижать сахар.
В некоторых случаях инсулинотерапия не позволяет уменьшить и снизить высокие показатели глюкозы.
Почему инсулин не снижает сахара в крови? Оказывается, причины могут скрываться не только в правильности подобранных доз, но и зависеть от самого процесса введения инъекций.
Основные факторы и причины, которые могут вызывать не действие лекарства:
Следует отметить, что существует множество нюансов и правил, которые помогут правильно осуществлять введение инсулина. Врачи рекомендуют также обращать внимание на следующие моменты, если инъекция не производит необходимое влияние на уровень сахара в крови:
Нужно тщательно следить за тем, чтобы в шприц не проникал воздух.
Иногда даже при правильной технике введения и соблюдении всех назначенных врачом доз, инсулин не помогает и не снижает уровень сахара.
Такое явление может быть проявлением резистентности к медицинскому средству. В медицинской терминологии часто ещё используется такое название, как «метаболический синдром».
Основными причинами такого явления могут быть следующие факторы:
При наличии резистентности к инсулину сахар не снижает в результате того, что клетки организма неспособны полноценно реагировать на действие введённого препарата. Как следствие, в организме накапливается высокий уровень сахара, который поджелудочная железа воспринимает в недостаток инсулина. Таким образом, орган вырабатывает инсулина больше, чем необходимо.
В результате резистентности в организме наблюдается:
Основные признаки, которые указывают на развитие такого процесса, проявляются в следующем:
Если инсулин не производит должное воздействие, и сахар в крови не начинает падать, необходимо сдать дополнительные анализы и пройти диагностические исследования.
Возможно, у пациента развивается резистентность к инсулину.
Одним из симптомов хронической передозировки лекарственного препарата является проявление синдрома Сомоджи. Развивается такое явление в ответ на частые приступы повышения сахара в крови.
Основными признаками того, что пациент у пациента развивается хроническая передозировка инсулином, являются следующие:
Как правило, каждый пациент при высоких показателях уровня глюкозы в крови, начинает увеличивать дозу вводимого инсулина. При этом, прежде, чем совершать такие действия, рекомендуется проанализировать возникшую ситуацию и обратить внимание на количество и качество принимаемой пищи, наличие полноценного отдыха и сна, регулярные физические нагрузки.
Для тех людей, у кого уровень глюкозы длительное время держится на повышенных отметках, а после приёма пищи ещё немного возрастает, нет необходимости спасать ситуацию с помощью инсулина. Ведь нередки случаи, когда высокие показатели воспринимаются человеческим организмом как норма, и при их целенаправленном снижении можно спровоцировать развитие синдрома Сомоджи.
Для того, чтобы удостовериться, что в организме протекает именно хроническая передозировка инсулином, необходимо совершить ряд диагностических действий. Пациенту следует совершить замеры уровня сахара в ночное время в определенные временные промежутки. Начало такой процедуры рекомендуется провести примерно в девять часов вечера, с последующим повторением в течение каждых трёх часов.
Как показывает практика, гипогликемия наступает примерно во втором или третьем часу ночи. Следует также отметить, что именно в этот период времени организм нуждается в инсулине меньше всего, и как раз в это же время наступает максимальный эффект от введения лекарства средней продолжительности (если инъекцию сделать в восемь-девять вечера).
Для синдрома Сомоджи характерным является стабильность сахара в начале ночи с постепенным его снижением к двум-трём часам и резким скачком ближе к утру. Для того чтобы правильно определить дозу, необходимо проконсультироваться с лечащим врачом и следовать всем его рекомендациям.
Только в таком случае проблема того, что не снижается сахар в крови, может быть устранена.
Даже правильно подобранные дозы лекарственного препарата, нуждаются во внесении некоторых корректировок в зависимости от влияния различных факторов.
Основные моменты, на которые необходимо обратить внимание, чтобы инсулин действительно приносил правильный снижающий эффект:
Коррекцию вводимой дозы следует корректировать в зависимости от уровня физических нагрузок. Видео в этой статье расскажет об инсулине.
Укажите Ваш сахар или выберите пол для получения рекомендаций Идет поискНе найденоПоказать Идет поискНе найденоПоказать Идет поискНе найденоПоказатьdiabetik.guru
Достаточно часто люди сталкиваются с тем, что, несмотря на применение инсулина, показатели сахара в крови не снижаются. Если причиной этого процесса не является инсулинрезистентность или другие нарушения, то проблема заключается в неправильном использовании гормонального компонента. В связи с этим необходимо рассмотреть основные ошибки, которые допускаются в процессе применения инсулина.
В первую очередь, не следует забывать о том, что у инсулина, как и у любого другого лекарственного средства, имеет срок годности. На упаковке от гормонального компонента всегда указывается точный срок годности и аналогичные показатели, действительные уже с момента вскрытия. Их в обязательном порядке необходимо учитывать или консультироваться с эндокринологом. В противном случае возможен не только малоэффективный восстановительный курс, но и возникновение определенных осложнений.
Кроме этого, состав даже с оптимальным сроком годности может оказаться испорченным в том случае, если не будут соблюдаться правила хранения. Говоря об этом, специалисты обращают внимание на замерзание, чрезмерный нагрев и попадание прямых солнечных лучей – всего этого настоятельно рекомендуется остерегаться. Важно обратить внимание на то, что состав должен сохраняться исключительно при комнатной температуре. Речь идет о температурных показателях от 20 до 22 градусов.
Хранение инсулина в холодильнике также нежелательно, потому что такой компонент, если он внедряется холодным, действует гораздо медленнее. Иногда в этом и заключается причина того, почему инсулин не снижает сахар в крови.
Определенные препараты, а именно такие, которые характеризуются продленным эффектом воздействия инсулина (например, Протафан или Химулин N) допустимо перед осуществлением инъекции набрать в один шприц с компонентом короткого действия. В то же время, настоятельно не рекомендуется забывать, что при этом возникает необходимость в соблюдении определенных правил и увеличивается вероятность допущения ошибок при подборе дозировки.
Именно поэтому важным условием окажется предварительная консультация специалиста.
Другие разновидности инсулина, которые характеризуются продленным действием (например, Монотард, Ленте) могут утратить свои свойства. В подавляющем большинстве случаев при смешивании с инсулином короткого воздействия это приводит к значительному ослаблению действия представленной смеси. Именно поэтому настоятельно не рекомендуется самостоятельно принимать решения об объединении тех или иных компонентов. Хотелось бы обратить внимание на другие особенности:
загрузка...
Не менее важно учитывать еще и то, что на эффективность воздействия инсулина оказывает влияние то, насколько умело комбинируются зоны его введения. В этой связи специалисты определяют два главных алгоритма, первый из которых заключается в том, что ежедневно используют все зоны по заранее продуманному плану. В соответствии с этим для каждой инъекции отводится своя отдельная зона. При этом гормональный компонент короткого типа действия настоятельно рекомендуется внедрять под кожный покров живота. Именно таким образом обеспечивается более быстрое начало влияния средства.
Говоря же о втором алгоритме, следует отметить, что он заключается в том, что в течение нескольких недель состав необходимо внедрять в одну из зон. Допустим, это может быть в правое или левое плечо, а следующие недели – другой алгоритма (допустим, в область правого или левого бедра). Именно таким образом можно будет говорить о достижении максимальной степени эффективности и влиянии инсулина. Однако это далеко не все правила, которые обеспечивают защиту от того, что гормональный компонент не действует.
Как известно, достаточно частым явлением можно назвать формирование жировиков. При этом они далеко не всегда заметным невооруженным глазом, а потому диабетик может просто не знать о них и вводить туда инсулин, думая, что это обычная складка кожного покрова. Безусловно, при таком развитии событий компонент будет действовать намного медленнее или перестать снижать сахар совсем.
Специалисты обращают внимание на то, что очень часто допускаются ошибки при введении инсулина в определенные области.
В связи с этим хотелось бы обратить внимание на другие особенности, которые не указывались ранее. Речь идет о том, что необходимо использовать абсолютно всю зону, делая ее по возможности широкой. Например, в бок, а именно до боковой поверхностной части туловища или вниз – до паховых складок.
В области, находящейся между ребрами и пупком, использование гормонального компонента окажется не менее правильным. Это приведет не только к оптимальному воздействию инсулина, но и к тому, что в такой ситуации на кожном покрове не будут формироваться уплотнения, а также существенно снизится степень болезненности проводимых инъекций.
Еще одной распространенной ошибкой является применение спирта непосредственно перед осуществлением инъекции. Дело в том, что это разрушающе воздействует на инсулин. Помимо этого, подобная обработка кожного покрова не является необходимой, потому что вероятность развития инфицирования области укола при внедрении нынешних инсулинов и шприцев минимальна и равна почти нулю.
Настоятельно рекомендуется формировать кожную складку, потому что, в противном случае, гормональный компонент может быть внедрен в мышечную область. Это сказывается весьма негативно, потому что не будет уверенности в воздействии состава. В подавляющем большинстве случаев он начинает действовать то сильнее, то слабее, не принося желаемого эффекта. Кожную складку настоятельно не рекомендуется отпускать до тех пор, пока не будет введено полноценное количество инсулина.
загрузка...
И, наконец, последней из рекомендаций, дающих возможность помочь в проблеме снижения сахара, является то, что необходимо ожидать в течение пяти-семи секунд и только после этого вынимать иглу. Если не сделать ничего подобного, то гормональный компонент будет выделяться обратно через непосредственную область инъекции. В этой ситуации незафиксированная часть состава (это может быть две-три или больше единиц) не будет проникать в человеческий организм.
Необходимо учитывать, что существует множество специальных приемов, которые дают возможность исключить вероятность вытекания и снизить это в дальнейшем.
Особенного внимания заслуживает то, как именно должны применяться шприц-ручки.
Применение шприц-ручек вызывает у диабетиков не меньше вопросов в связи со степенью эффективности, несмотря на их автоматизм и более значительную простоту в процессе использования. В первую очередь, настоятельно рекомендуется соблюдать правила смешивания продленного инсулина. Для этого необходимо его от пяти до семи раз перевернуть иглой вверх или вниз.
В процессе применения шприц-ручки также следует по возможности избегать проникновения воздуха. Дело в том, что это оказывает влияние на продление времени осуществления инъекции инсулина в связи с более значительной сжимаемостью воздуха. Следствием этого является то, что игла может быть вынута раньше, чем все количество гормонального компонента выйдет.
При проблемах с функцией зрения могут проявляться ошибки с выявлением требуемого количества единиц. В определенных наименованиях шприц-ручек, если клавиша поршня зажата не до упора, то гормональный компонент внедряется только лишь частично. При наличии каких-либо сомнений в процессе использования устройства, настоятельно рекомендуется обратиться за помощью к специалисту.
Читайте также: Как понизить сахар в крови.
Как показывает практика, в достаточно большом количестве случаев, лабильность показателей сахара в крови и плохое влияние инсулина оказывается ложным. Происходит подобное исключительно в связи с несоблюдением норм применения данных компонентов, пренебрежением элементарными рекомендациями специалиста. Именно поэтому каждому диабетику необходимо перед началом курса пройти специальный инструктаж, который поможет избежать вопросов, почему инсулин не снижает сахар.
ДИАБЕТ - НЕ ПРИГОВОР!Мясников рассказал всю правду о диабете! Диабет навсегда уйдёт через 10 дней, если по утрам пить... »читать далее >>>
загрузка...
загрузка...
udiabeta.ru
Иногда диабетики сталкиваются с явлением, когда инсулин не снижает сахар. Причины самые разные — неправильная доза, хранение лекарства, хроническая передозировка (эффект Сомоджи). Необходимо детально разобраться почему гормон не помогает, так как при пониженном инсулине возможно развитие гипергликемической комы.
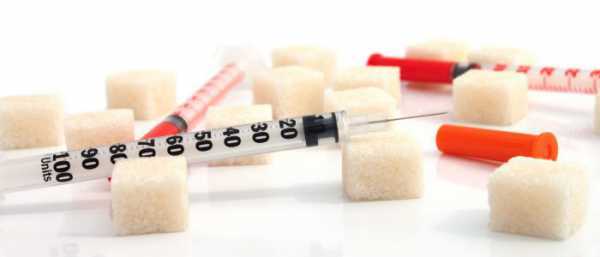
Точно рассчитанная доза инсулина — еще не гарантия того, что препарат подействует.
На эффект введенного гормона может повлиять множество факторов:
Если все правила соблюдены, а инсулин не снижает уровень сахара в крови, возможно развитие метаболического синдрома или резистентности к медикаменту. Признаки, указывающие на резистентность:
 Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.
Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.При устойчивости инсулин не действует вследствие неспособности клеток полноценно воспринимать введенный препарат. Высокий сахар скапливается, а поджелудочная железа продуцирует повышенное количество гормона. Как итог, высокий уровень сахара и инсулина, что зачастую свойственно при диабете 2 типа. Другие причины подобного явления:
Синдром Сомоджи появляется при хронической передозировке лекарством. Признаки синдрома:
Если инсулин не помогает, пациент в первую очередь увеличивает дозу. Прежде чем это делать, важно разобраться в соотношении отдыха и бодрствования, интенсивность нагрузок, проанализировать рацион. Если глюкоза не падает, постоянно повышена даже натощак, не нужно спешить корректировать дозу. Возможно, для организма это норма, и уменьшение вводимого препарата приведет к синдрому Сомоджи.
Ночные замеры уровня глюкозы через равные промежутки времени помогут выявить передозировку гормона.Чтобы выявить хроническую передозировку, необходимо делать ночные замеры глюкозы через равные промежутки, например, в 3 часа. Через 2 часа после полуночи наступает гипогликемия. Потребность в гормоне падает до минимума. После ввода препарата среднего действия за 3 часа до полуночи, наблюдается максимальное действие лекарства.
Если у пациента синдром Сомоджи, глюкоза стабильна в начале ночи, понемногу падает к третьему часу ночи, а к утру быстро растет.
Вернуться к оглавлениюДозировка гормона должна корректироваться при влиянии определенных факторов:
Во время тренировок организм интенсивно сжигает сахар. Поэтому после занятий спортом дозу инсулина необходимо менять, иначе возможна передозировка. Важно учитывать, что воздух в шприце уменьшает количество введенного препарата. Наилучшим местом для укола принято считать область живота. При уколах в ягодицу или бедро эффективность лекарства немного уменьшается.
etodiabet.ru
Синдромом Сомоджи называют состояние хронической передозировки инсулина. Еще одним названием данного синдрома является постгипогликемическая гипергликемия или рикошетная гипергликемия. Исходя из последних названий можно понять, что синдром Сомоджи развивается в ответ на частые гипогликемии, причем как на явные, так и на скрытые.
Для того чтобы совсем стало понятно, приведу пример. Например, у человека уровень сахара 11,6 ммоль/л, зная это, он сделал себе дозу инсулина на понижение, но через некоторое время он почувствовал легкие симптомы гипогликемии в виде слабости. Однако быстро купировать данное состояние он не смог по определенным причинам. Через некоторое время он почувствовал себя лучше, но при очередном измерении обнаружил уровень глюкозы, равный 15,7 ммоль/л. После чего он опять решил сделать подколку инсулина, но уже чуть больше.
Со временем обычные дозы инсулина уже не снижали сахар в крови, но гипергликемия сохранялась. Не зная, что он делает, человек тщетно пытался усмирить диабет путем все большего повышения уровня сахара. В результате он получал только ухудшение состояния, ощущение разбитости, его стали мучить частые головные боли, он значительно прибавил в весе, и он все время был голоден, при этом сахара не только не улучшились, но и вообще стали вести себя странно: то достигали больших размеров, то по необъяснимым причинам рушились вниз.
Это классический пример развития синдрома Сомоджи, но имеются и другие сценарии, причины которых могут быть разными. Однако всех их объединяет один патогенез и исход. Хроническая передозировка инсулина характерна для любого типа диабета, при котором в качестве лечения используются инъекции инсулина. При этом совершенно не важно, что вы используете только базальный инсулин на ночь. При передозировке базального инсулина точно так же может возникнуть гипогликемия, особенно ночью, при этом пациент будет искренне «удивляться» высоким утренним сахарам, и этим же вечером обязательно увеличит дозу базала, думая, что его не хватает.
Итак, вы поняли, что данный синдром развивается в ответ на частые гипогликемии. Теперь я объясню, почему частые гипогликемии могут привести к этому состоянию. Снижение уровня глюкозы в крови распознается организмом как сильнейший стресс, является признаком опасности. В результате снижения глюкозы ниже определенного уровня включается защитный механизм. Этот механизм заключается в мощном выбросе всех контринсулярных гормонов: кортизола, адреналина и норадреналина, гормона роста и глюкагона.
Повышение в крови контринсулярных гормонов приводит в действие процесс распада гликогена — стратегически важного резерва глюкозы в печени на случай внезапной опасности. В итоге печень очень быстро выбрасывает в кровь огромное количество глюкозы, тем самым повысив ее уровень в несколько раз больше нормы. Как результат мы получаем значительные показания уровня сахара на глюкометре (15-17-20 ммоль/л и больше).
Иногда снижение уровня глюкозы происходит настолько быстро и стремительно, что человек не успевает заметить признаки гипогликемии, или они настолько нетипичны, что он просто ссылается на усталость. Такие гипогликемии называют скрытыми или прогиповкой. Со временем, если гипогликемические состояния повторяются очень часто, человек вообще утрачивает способность ощущать их. Но как только гипогликемия становится реже или вообще исчезает, способность ощущать гипо возвращается.
В результате выброса контринсулярных гормонов происходит мобилизация жиров, их распад и образование кетоновых тел, которые выделяются легкими и почками. Так в моче появляется ацетон, особенно по утрам. Поэтому даже на невысокие уровни сахара в моче появляется ацетон, так как он не вследствие гипергликемии, а в результате работы контринсулярных гормонов.
В результате передозировки инсулина человеку постоянно хочется есть, и он ест, при этом интенсивно растет масса тела, хотя при кетоацидозе вес, наоборот, должен уходить. Вот такая парадоксальная прибавка массы тела на фоне появляющегося кетоацидоза. Подписывайтесь на новые статьи блога, чтобы узнать больше о кетоацидозе.
Итак, подведу итог. На основании следующих симптомов можно заподозрить или поставить диагноз хронической передозировки инсулина.
Вероятно, вы спросите: «Как определить скрытую гипогликемию и что сахар повысился из-за неё?» Попробую ответить на этот вопрос, поскольку проявления могут быть самыми разными и все индивидуально.
Косвенные признаки скрытой гипогликемии как у детей, так и у взрослых:
У детей скрытую гипогликемию можно заподозрить, когда ребенок, чем-то сильно увлеченный, вдруг прекращает игру, становится возбужденным или, наоборот, вялым и подавленным. На улице ребенок может пожаловаться на слабость в ногах, что ему тяжело дальше идти, и он хочет посидеть. При гипогликемии ночью дети плачут во сне, спят тревожно, а наутро просыпаются вялыми и разбитыми.
Неконтролируемость и непредсказуемость гипогликемий может продолжаться до 72 часов и дольше, именно такое время нужно, чтобы гормональная буря внутри организма успокоилась. Именно поэтому сложно настроить ровные сахара, если гипогликемии возникают каждый день. Как только гормоны стали нормализовываться, так новая гипогликемия приносит новые волнения. У нас неопределенность обычно продолжается в течение суток, потом все устаканивается. А у вас?
Еще одним признаком того, что мы имеем дело с повышением сахара в крови вследствие гипогликемии, является отсутствие реакции на прежнюю дозу инсулина, когда делаем инъекцию на понижение, т. е. нет той чувствительности к инсулину, которая была раньше, и чтобы снизить высокий уровень сахара, нужно увеличить дозу инсулина. Этим правилом я пользуюсь сама и вам тоже советую взять на вооружение.
И вот, когда человек видит такие высокие значения сахара, что он делает в первую очередь? Правильно, большинство начинает увеличивать дозу инсулина, а нужно первым делом включить мозг и разобраться, почему возникло такое состояние среди относительно нормальных сахаров. В таких случаях я рекомендую повторить опыт с соблюдением тех же условий (еда, сон, физические нагрузки и доза инсулина). Если несколько раз история повторяется, то нужно начинать думать, что делать. Но об этом позже.
Есть еще один момент. У некоторых людей длительное время сохраняется высокий уровень сахара, например, постоянный уровень около 11-12 ммоль/л, при этом после еды повышается еще до 15-17 ммоль/л. И когда человек хочет наконец-то заняться собой и поправить сахара, могут возникнуть проблемы. Дело в том, что организм за это время привык к таким показателям и считает их нормальными для себя. Конечно, в плане осложнений ничего нормального нет. Снижение уровня сахара даже до диапазона здоровых людей, например, до 5,0 ммоль/л, вызовет у него состояние гипогликемии, а потом и синдром рикошета.
В этом случае не нужно стремиться быстро снижать сахара, чтобы не было отката, как еще называют постгипогликемическую реакцию бывалые диабетики. Со временем и постепенным снижением уровня сахара в крови вернется и чувствительность к нормальному уровню глюкозы. В этом случае спешка только вредит.
К сожалению, иногда бывает недостаточно простого снижения доз инсулина. Для того чтобы организм пришел в норму, нужен целый комплекс мероприятий. Необходимо пересмотреть потребляемое количество углеводов, уменьшив их количество, а также подключать регулярные физические нагрузки.
Когда вы регулярно видите завышенные сахара по утрам, не торопитесь сразу уменьшать дозы базального инсулина. Синдром Сомоджи нужно отличить от синдрома «Утренней зари» или банального дефицита этого самого базала.
Для этого вам придется потрудиться ночью и делать замеры уровней сахара через определенные промежутки времени. Конечно, было бы идеальным использование прибора для постоянного мониторирования глюкозы, например, Декскома. Но если его нет, то можно справиться и с глюкометром. Для начала измеряйте сахар каждые 3 часа начиная с 21:00. Таким образом вы можете обнаружить значительные колебания. Как правило, гипогликемия может наступить между 2:00 и 3:00 часами ночи.
Именно в это время снижается естественная потребность в инсулине + на это время часто попадает пик действия инсулинов средней продолжительности действия (Протафан, Хумулин НПХ), если он был сделан в восемь или девять часов вечера. Но если доза инсулина очень большая, то гипогликемия может наступить в любое время на протяжении ночи, поэтому я и рекомендую смотреть всю ночь, а не только в 2:00 или 3:00 часов ночи.
При синдроме «Утренней зари» всю ночь уровень сахара держится стабильным, а к утру повышается. При нехватке базального инсулина в течение ночи уровень сахара медленно повышается начиная с момента засыпания. При синдроме Сомоджи уровень сахара в начале ночи стабильный, к середине начинается снижение, достигает определенного уровня, из-за чего запускается антигипогликемический процесс, и далее мы наблюдаем рост сахара крови к утру.
Таким образом, чтобы начать выкарабкиваться из этого порочного круга, нужно начать постепенно просматривать отработку инсулина в разные периоды суток. Начать нужно с ночного базального инсулина, затем проверить, как работает базал днем, а затем постепенно отслеживать действие короткого инсулина.
На эту работу может потребоваться много времени, возможно, даже несколько месяцев. Рекомендую, прежде чем менять дозу того или иного инулина, убедиться несколько раз, что это необходимо. Я обычно наблюдаю 2-3 дня, прежде чем решиться изменить дозу инсулина. Это касается не только синдрома Сомоджи, но и обычной практики подбора доз инсулинов. Кстати, забыла сказать: убедитесь, что вы правильно считаете углеводы. Порой ничего не получается из-за банального отказа пользоваться весами. В этом случае неизбежно каждый раз получается разное количество углеводов.
saxarvnorme.ru
po4emuchka.ru
Иногда диабетики сталкиваются с явлением, когда инсулин не снижает сахар. Причины самые разные — неправильная доза, хранение лекарства, хроническая передозировка (эффект Сомоджи). Необходимо детально разобраться почему гормон не помогает, так как при пониженном инсулине возможно развитие гипергликемической комы.

Точно рассчитанная доза инсулина — еще не гарантия того, что препарат подействует.
На эффект введенного гормона может повлиять множество факторов:
Вернуться к оглавлению
Если все правила соблюдены, а инсулин не снижает уровень сахара в крови, возможно развитие метаболического синдрома или резистентности к медикаменту. Признаки, указывающие на резистентность:
 Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.
Белок в моче говорит о том, что почки не справляются с повышенной нагрузкой.
При устойчивости инсулин не действует вследствие неспособности клеток полноценно воспринимать введенный препарат. Высокий сахар скапливается, а поджелудочная железа продуцирует повышенное количество гормона. Как итог, высокий уровень сахара и инсулина, что зачастую свойственно при диабете 2 типа. Другие причины подобного явления:
Вернуться к оглавлению
Синдром Сомоджи появляется при хронической передозировке лекарством. Признаки синдрома:
Если инсулин не помогает, пациент в первую очередь увеличивает дозу. Прежде чем это делать, важно разобраться в соотношении отдыха и бодрствования, интенсивность нагрузок, проанализировать рацион. Если глюкоза не падает, постоянно повышена даже натощак, не нужно спешить корректировать дозу. Возможно, для организма это норма, и уменьшение вводимого препарата приведет к синдрому Сомоджи.
Ночные замеры уровня глюкозы через равные промежутки времени помогут выявить передозировку гормона.
Чтобы выявить хроническую передозировку, необходимо делать ночные замеры глюкозы через равные промежутки, например, в 3 часа. Через 2 часа после полуночи наступает гипогликемия. Потребность в гормоне падает до минимума. После ввода препарата среднего действия за 3 часа до полуночи, наблюдается максимальное действие лекарства.
Если у пациента синдром Сомоджи, глюкоза стабильна в начале ночи, понемногу падает к третьему часу ночи, а к утру быстро растет.
Вернуться к оглавлению
Дозировка гормона должна корректироваться при влиянии определенных факторов:
Во время тренировок организм интенсивно сжигает сахар. Поэтому после занятий спортом дозу инсулина необходимо менять, иначе возможна передозировка. Важно учитывать, что воздух в шприце уменьшает количество введенного препарата. Наилучшим местом для укола принято считать область живота. При уколах в ягодицу или бедро эффективность лекарства немного уменьшается.
dieta.diabet-lechenie.ru